ためし読み - 実用書
「認知症は良くならない」と決めつける時代は終わった。脳科学者で、もの忘れ外来現役医師が教える、今日からできること
鴫原良仁
2026.03.16

「正しい知識と生活の改善で認知症はけっこう良くなる」。
脳科学者でありながら、北海道で「もの忘れ外来」の医師を現役でつとめる鴫原良仁医師はそう語ります。実際、ここ10年ほどで認知症という病の常識は大きく変わり、認知症は「良くならない」病ではなくなってきました。
その「新常識」を記した新刊『脳科学者でもの忘れ外来医師が教える 認知症はけっこう良くなる』から、認知症がよくなる考え方と前提知識を記した「はじめに」と「第1章」を無料公開します。

『脳科学者でもの忘れ外来医師が教える 認知症はけっこう良くなる』
Amazonで予約する 楽天ブックスで予約する
はじめに 正しい知識と生活の改善で、世界は一気に明るくなる
北海道の病院で「もの忘れ外来」を担当しています、医師兼脳科学者の鴫原です。
医師になって20年になりますが、認知症に深く関わるようになったのは、この10年ほどです。本当に恥ずかしい話ですが、最初の10年は「認知症は良くならないもの、どうしようもないもの」と思っていました。典型的な古いタイプの考え方です。
そんな古い考え方の私を変えてくれたのが、ふたつのできごとでした。
ひとつめは、ロンドンで脳の研究者をしていたとき。世界中から集まる最先端の情報と、優秀な仲間たちとの交流が、私の認知症への考え方を変えはじめました。
ふたつめは、帰国後に日本の介護老人保健施設(老健)で勤務していたとき。良くなる患者さんを目の当たりにして、古い考えが一掃されました。少し知識を持つだけで、世界は一気に明るくなるのです。
10年ほど前から、世界的に認知症の考え方が変わってきました。それを知っていれば、認知症が良くなることは、何も不思議なことではありません。新しい考え方では、認知症を生活習慣病の延長のようにとらえます。
ですから、生活習慣を改めれば、かなり良くなるのです。何も難しくありません。必要なのは、正しい知識と「今日から生活を変えてみよう」というやる気だけです。
本書では3つのことを説明します。
まず、「認知症はアルツハイマー病」「認知症は老化」「認知症は脳の萎縮」だからどうしようもないという古い考え方を捨てていただきます。
次に、具体的にどのような生活改善が大事なのか、今日からすぐできることを中心に説明します。
最後に、私が実際に出会った患者さんの例を紹介しながら、生活改善がどのように効くのかを感じていただきます。
生活改善の効果は、程度の差はあれ多くの人にありますが、本書ではとくに「最近、認知症が気になるけれど、病院に行くのはまだ早いのかな」と思っている人や、「最近、病院で認知機能が下がっていると言われて、どうしたらいいかわからない」と思っている人に役立ちそうな、生活改善の方法を中心に紹介します。
まず知ってください。認知症はけっこう良くなります。その方法のほとんどは、今日から自宅や近所でできることです。そして、それを続けてください。数カ月もすれば、違いを感じはじめることができるでしょう。
本書が、あなたの明日をより楽しいものにできますように。
鴫原良仁
パート1 認知症になったら起こること
「5人に1人が認知症」。でも大丈夫!
みなさんが若かったころを思い出してください。がんは不治の病の代名詞ではなかったでしょうか。がんは基本的に治らないもので、がんの告知=死の宣告のようなものでした。医師からすると、告知するかどうかが大きな問題となりました。
いまでは、基本的にがんは告知されますし、多くの場合に治療が行われ、完治する人もめずらしくありません。この数十年でがんをめぐる状況は、すっかり変わりました。
認知症も、いま過渡期にさしかかっています。ごく最近まで「認知症は良くならない」「どうしようもない」と考えられていました。しかし、2010年代に、大きな変化がありました。「認知症は良くならない」時代は、終わろうとしているのです。がんが不治の病として忌み嫌われていた時代からふつうの病気に変わったような変化が、まさに認知症に起ころうとしています。
認知症は特別なものではありません。「65歳以上の5人に1人が認知症」という言葉を耳にした人も多いと思います。胃がんを患う人は男性で11人に1人、女性で24人に1人です。大腸がんは男女ともに10人に1人くらい。みなさんのまわりにも、経験された人が大勢いらっしゃるのではないでしょうか。
認知症は、胃がんや大腸がんと同じくらいか、それよりもありふれたものです。胃がんも大腸がんも、かつては治療が困難でしたが、いまは治療方法が発達し、予防に関する知識も増えました。認知症も、予防や治療の方法が明らかになりつつあります。
しかも認知症は、手術や抗がん剤、放射線治療のような体に大きな負担のかかる特別な治療を必要としません。知識と実行力さえあれば、今日からすぐに自分ではじめられます。この本では、みなさんが認知症と向き合うための知識をお伝えします。
そもそも認知症の診断は難しい
認知症の診断には、検査の基準値がありません。「心理検査が何点だから認知症」と診断できるわけではありませんし、CTやMRIなど脳の写真で何がどうなっていたら認知症という決まりもありません。あくまでも医師が診察した結果を総合的に判断して決めるもので、検査の値は参考程度です。医師により意見が分かれることもあります。
ある研究では、医師どうしによる認知症の診断の一致率は約80%でした。つまり、2割程度は診断が異なるケースがあるのです。
認知症とは「脳の病気などが原因で、以前より認知機能が低下し、生活に支障がある状態」をいいます。生活に支障があるかどうかは、本人や家族に聞かないとわかりません。そして、ご本人が診察室で必ずしも本当のことを言うかどうかもわかりません。「支障があるかどうか」は、YES/NOで分けられず、すごく支障があるのか、ちょっと支障があるかのような、程度の問題です。「以前より認知機能が低下した」といっても、「以前の認知機能」を測ることはできません。
問診では、生まれてから現在までの人生、学歴、職歴、婚姻歴、趣味などさまざまな情報を聞き出して以前の認知機能を想像し、それといまの認知機能を比較します。担当する医師によって診断にばらつきが出るのは、ある程度はしかたないのです。
認知症という診断は患者さんにとって大きな意味を持つため、軽々しくできません。医師は知り得たすべての情報と知識と経験を総合して、めいっぱい悩んだうえで、最後に良心と責任に照らして、もっとも妥当と思われる診断名をつけます。真剣勝負なので医師もぐったりします。認知症かどうかは、雑誌やネットにあるチェックリストで決められるような簡単なものではありません。
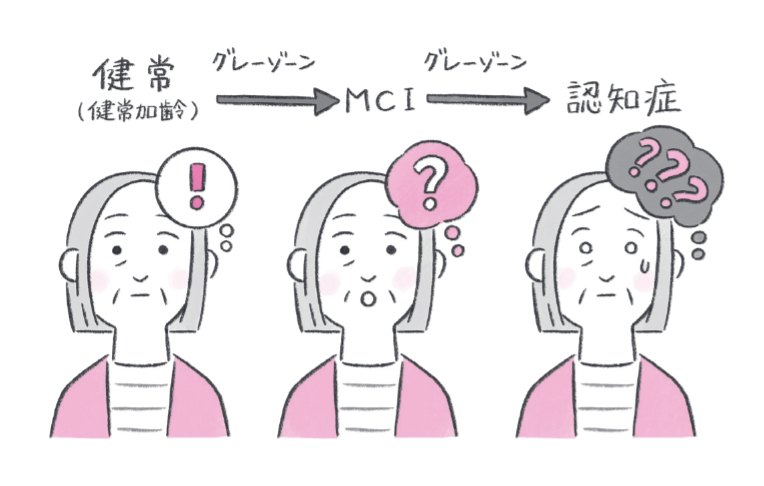
認知症の「グレーゾーン」とは
認知症は、ある日突然なるものではありません。昨日は違ったけど、今日から認知症、ということは起こりません。もし急に認知機能が下がるようなら、おそらく脳梗塞などの別な病気です。
数年、ときには10年以上の時間をかけて、だんだんと「健常」から「認知症」に移っていきます。その間には「半分認知症」のようなグレーゾーンも存在します。
軽度認知障害(MCI)を耳にしたことがある人は多いかもしれません。健常と認知症の中間で、「認知機能が下がっているから健常とは言えないけれど、生活に支障はないから認知症でもない」のような状態をいいます。
健常→MCI→認知症はゆっくりと変わっていくので、健常とMCIの間にグレーゾーンがあり、MCIと認知症の間にもグレーゾーンがあります。
肥満を例に考えてみましょう。肥満と普通体重は明確に分けられるでしょうか?
医学的には一応、肥満の基準というものがあり、BMIという値(体重を身長の2乗で割る)が25以上だと、肥満と呼ぶことになっています。では、24.9だと肥満ではないのでしょうか? そこを分けることに意味はありますか?
普通体重と肥満の間にはグレーゾーンがあり、明確に分けることに実質的な意味はありません。健常→MCI→認知症の関係も同じです。グレーゾーンを通って変わっていくので、間をスパッと分ける意味はないし、そもそも分けられません。
ある日突然、普通体重から肥満に変化しないのと同じように、健常な状態から認知症への変化には、何年も、ときには10年以上の時間がかかります。
認知機能の変化は本当にゆっくりです。先週と今週では、はっきりした違いはありません。1カ月でも微妙かもしれません。1年前とくらべれば、「そういえば最近、もの忘れが増えたな」「趣味にやる気がなくなってきたな」と違いに気がつくでしょう。
健常→MCI→認知症の間が地続きということは、「完全に健常」と言える高齢者は、まずいないということです。
医師の診断で「健常加齢(問題なし)」とされたとしても、多少はグレーゾーンにかかっています。私は健常加齢という診断になった人にも、みっちり治療をしています。ただ、薬は出しません。認知症になるリスクを下げるためのアドバイスをします。
後で説明しますが、認知機能が下がるかどうかには生活習慣が大きく関係します。たとえ現在の認知機能に問題がなく、健常加齢という診断になった人でも、認知症リスクのない完璧な生活をされている人はめったにいません。ですから、どうやって将来のリスクを減らすか、患者さんと一緒に考えます。
よくある問題は、運動不足、食生活、重すぎる体重、やせすぎ、長すぎる昼寝、日中ぼーっとしている時間が長いことなど。これらを放置すると、仮にいま認知機能に問題がなくても、いずれ問題が出てきます。
要するに認知症だとアウトで、健常加齢だとセーフというわけではないのです。認知症だろうが、健常加齢だろうが、これから認知機能が下がるリスクはみんなにあります。
病院で診てもらう価値は、認知症かどうかを診断してもらうということよりも、認知機能を良い状態に保つにはどうしたらいいかを考えるきっかけになることにあります。
「認知機能の低下」とはどういうこと?
脳は大きくふたつの部分、皮質下構造と大脳皮質からできています。脳をブロッコリーに見立ててみましょう。下にある茎の部分が皮質下構造で、上のわさわさしている部分を花蕾といい、ここが大脳皮質です。これらはそれぞれ違うはたらきをしています。
皮質下構造=茎の部分は、私たちの命を保つ仕事をしています。皮質下構造が心臓の動きや肺の動き、体温の調整をしてくれているので、私たちは生きていられます。意識を保つのも、皮質下構造の大切な仕事です。
大脳皮質=花蕾の部分は、上手に生きるための仕事、たとえば、学ぶ、覚える、集中する、考える、理解する、話すなど、みなさんが脳のはたらきとしてイメージしやすい、ちょっと複雑な仕事をしています。大脳皮質のはたらきがなくても生きてはいられますが、これらのおかげで、私たちの生活はより豊かになります。このような上手に生きるための、少し複雑な脳のはたらきを、認知機能といいます。
認知症は、一部の認知機能の調子が悪くなった(記憶が悪くなったなど)状態です。逆に言えば、脳全体がダメになったわけではありません。ある一部の能力、たとえば覚えるのが苦手になっただけです。その他の脳の部分・その他の認知機能はいたってふつうなのです。
認知症の「3つの条件」
では、改めて認知症とはいったい何でしょうか?
医師が認知症と診断するには、次の3つの条件がすべてそろう必要があります。
- 原因となる脳の病気や脳のケガがある
- 認知機能が悪くなる
- 日常生活に困る
ひとつめの「脳の病気」とは、たとえばアルツハイマー病や脳梗塞です。また、過去に脳挫傷のような脳のケガをしていると、認知症の原因になることがあります。こうした脳の病気や脳のケガがあることが大前提です。そして、加齢は脳の病気ではありません。誰でも歳をとれば、多少は忘れっぽくなります。加齢によるもの忘れは認知症ではないのです。
ふたつめの「認知機能」とは、20ページで説明したように、脳のふたつの大きなはたらきのうちのひとつで、上手に生きる力のことです。
記憶する、判断する、言葉を理解するなどが以前よりできなくなった状態を、「認知機能が悪くなった」といいます。脳の病気やケガが原因で、ただの加齢とは言えないほどに認知機能が悪くなっているという事実が必要です。
3つめの「日常生活に困る」は、暮らしていくなかで、問題が起こるということです。記憶力は認知機能の一種ですが、たとえばテレビのアイドルの名前を覚えられなくても、生活には困りません。ですから、認知症と診断されることはありません。
逆に言えば、もの忘れではなくても、脳の病気が何かあり、以前より注意力が下がっているなどで日常生活に支障があれば認知症かもしれません。ただし、認知症以外にも3つの条件を満たす病気があるため、絶対とは言えません。
自分は認知症かもしれないと不安になったら、この3つに当てはまるかどうかを考えてみましょう。①は問診や検査が必要なので自己診断はできないのですが、②前と変わったか、③日常生活で困るか、に注目すると、意外と当てはまらない人も多いのです。
ただし、まわりの人にも聞いてみてください。自分は日常生活に困っていないつもりでも、まわりの人が困っている場合もあるからです。
認知機能が下がっている脳の中で起こっていること
以前は、認知機能が悪くなるのは、脳細胞が死んでしまうからだと考えられていました。それは完全に間違いというわけではないのですが、いまはそれよりむしろ、脳細胞どうしのチームワークが悪くなったせいだと考えられるようになってきました。
ヒトの大脳皮質の中には、140億個の脳細胞がいるといわれています。それぞれの脳細胞はおたがいに助けあい、協力しあってはたらきます。脳細胞は1個でははたらけません。脳が元気にはたらくためには脳細胞どうしのチームワークの良さが重要です。
脳細胞にはシナプスという「手」のようなものがたくさんついていて、これでおたがいにつながりあい、連絡を取りあっています。人間社会でもチームワークが良いと、良い仕事がたくさんできますし、チームワークが悪いと仕事がさっぱり進みません。
同じように、元気にはたらいている脳にはシナプスがたくさんあって、脳細胞どうしのチームワークが良く、良い認知機能を発揮しています。
逆に認知機能が悪くなった脳、とくに認知症になる前の、認知機能が下がりはじめたばかりのころや認知症になりたてのころの脳では、脳細胞が死ぬことよりも、シナプスが減ったり、シナプスの調子が悪くなったりすることがひんぱんに起こっています。このことで脳細胞どうしのチームワークが乱れてうまくはたらけないことが問題だと考えられています。
認知症になっても、生活を改めると認知機能が良くなることは、しばしば起こります。じつは大脳皮質の体積の半分以上は、シナプスやその仲間である軸索、樹状突起で占められています。神経細胞本体は、わずか一割程度にすぎません。脳はシナプスしだいで変わるのです。このとき、脳細胞が増えているわけではありません。シナプスが増えたり、シナプスの調子が良くなったりすることで、脳全体のチームワークが改善し、認知機能が良くなっているのだろうと考えられています。これは年齢を重ねた人にも起こります。
脳は以前考えられていたよりも変化しやすく、認知機能は良くなったり悪くなったりするのです。
認知症の診断には医師の問診が不可欠
認知症を診断するうえでもっとも重要なのは、医師による問診です。問診でほぼ結論は出ますが、それが正しいことを確認するため神経心理検査(通称「心理検査」)やCT、MRIなどの画像検査、脳機能検査である脳磁図検査(63ページ)、血液検査などをします。
検査はあくまでも医師の問診を補助するのが目的です。検査だけでは診断できません。なぜなら認知症は「脳の病気などが原因で、以前より認知機能が低下し、生活に支障がある状態」だからです。低下したかや支障があるかは検査ではわかりません。
ただし、心理検査だけは別格です。心理検査は専門の訓練を受けた人(検者)と一対一でお話ししながら、ゲームのようなことをしたり、クイズのようなことをしたりして、認知機能を評価します。認知症診療において、基本的に心理検査は欠かせません。
心理検査に関して誤解が広まっているので、大事なことを3点だけ説明します。
ひとつめは、心理検査にはいろいろな種類があり、複数の検査を組み合わせて使うものであること。ひとつの検査だけでは、なんとも言えません。
ふたつめは、検査の点数だけで診断してはならないこと。何点だから認知症とは言えませんし、言ってはいけないのです。
3つめは、心理検査の内容を明かしてはいけないこと。心理検査を学ぶ医師や心理士は、これを厳しく指導されます。本やネットで検査の内容を書いている自称専門家がいますが、それは「きちんとした教育を受けていない」と告白しているのと同じです。
各種の検査は、きわめて専門性が高く、しっかり訓練を受けた人に検査をしてもらう必要があります。それでもなお検査はあくまで参考で、問診抜きの診断はありえません。
認知症になると、どんな症状が現れるのか
もの忘れが起こることで有名な認知症ですが、じつはほかにもさまざまな症状があり、人によってその現れ方は異なります。認知症なのに、もの忘れが目立たない人もいます。では認知症には、どんな症状があるのでしょう?
症状は次の大きくふたつのグループ、①脳がいたむことによる症状、②まわりの人との関係性から生まれる症状——に分けられます。それぞれ、どういうことか説明します。
ひとつめは、本当に脳がいたんでいる症状です。たとえば「記憶が苦手になる」は、側頭葉の中にある海馬という部分がいたんでいるせいで起こるといわれます。「注意力が保てなくなる」は、たぶん前頭葉がいたんでいるせいでしょう。このように、脳がいたんでいることそのものから出てくる症状のことを、通称「中核症状」といいます。
もうひとつは、まわりの人との関係性から生まれる症状。こちらのほうが現実の問題としては困ったことになるケースが多いのです。
認知症は上手に生きることを担当する大脳皮質のはたらきが悪くなることで起こります。ただ、命を保つことを担当する皮質下構造は基本的には元気です。意識、つまり「頭がはっきりしているかどうか」をコントロールしているのは皮質下構造なので、認知症を患っている人は、基本的に意識ははっきりしています。にもかかわらず、特定の認知機能が低下し、たとえば記憶だけが苦手になっています。
意識ははっきりしているのに記憶だけできないものだから、まわりの人につい同じことを何度も聞いてしまうし、聞いてしまえるのです。するとどうなるか? まわりの人はイライラして、ついつい「さっきも言ったでしょ! 何回言わせるの!」と言ってしまいます。
でも認知症を患っている人は、そんなふうに言われてとまどってしまいます。「それだけ強く言われるということは、私が間違っているのかな」と思うけれど、心当たりはない。こうして不安が募ります。するとイライラしたり、まわりに八つ当たりしたりしてしまうのかもしれません。
認知症を患っている人の不安やイライラの原因は、脳がいたんだせいだけではありません。まわりの人との関係性から生まれる症状なので別物です。このような症状を行動心理症状といいます。わかりやすく言えば、認知症の症状の半分は、まわりにも責任があるのです。
でも、まわりの人を責めてはいけません。何回も聞いてしまうのが脳の病気のせいで、本人のせいではないということがわかっていれば、「しかたないよね」と冷静にとらえられ、対応を変えられるでしょう。
つまり、まわりの人が正しい知識を持ち、状況を理解していることは、認知症を患っている人にはかなり大事なのです。
認知症は単に脳の病気の問題ではありません。病気そのもの、まわりとの関係性、生活習慣、いろいろなものがからみあって、さまざまな症状が現れてくるのです。
「忘れた」ではなく「そもそも覚えていない」
認知症を疑う人を診察する外来を「もの忘れ外来」と呼ぶくらい、もの忘れは認知症の代名詞として知られています。しかし、多くの認知症を患っている人は、忘れたわけではなく、そもそも覚えていないのです。
記憶は脳のひとつのはたらきではありません。「覚える」「覚えておく」「思い出す」の3つの別々な認知機能からできています。3つは、脳の違う場所が担当している、別のはたらきなのです。
冷蔵庫にたとえてみます。冷蔵庫は「物を必要なときまでしまっておく場所」なので、その意味では記憶と似ていますね。冷蔵庫の使い方も、3段階に分けられます。卵を買ってきて、「冷蔵庫にしまう(覚える)」「しばらく保管する(覚えておく)」「必要なときに卵を取り出す(思い出す)」です。しまっていないものは、取り出せませんよね。
認知症の記憶の問題は、この脳に「しまう」部分が苦手になることです。でも、すでに保管しているものは大丈夫だし、取り出すことにも問題はありません。
認知症を患っている人が、若いころの話をついさっきあったことのように、しっかりと話すことは、よくあります。すでに脳の中にしまってあるものは取り出せるので、古い記憶を思い出すことには問題がないことも多いのです。
認知症を患った人が同じ話を何度もするのは、「さっき話した」ということを覚えられないからです。話の内容はしっかり覚えています。だから、何度でも話すことができるのです。脳の全部が弱っているのではなく、ほんの一部、「新しいことを覚える」部分が苦手なだけで、それ以外はいたってふつうの人なのです。
パート1 まとめ
- 認知症の予防や治療の方法は明らかになりつつある。
- 認知症は一部の認知機能が低下しただけで、脳全体がおかしくなったわけではない。
- 加齢によるもの忘れは、認知症ではない。
- 医師が認知症と診断するには、3つの条件が必要。
- 認知機能が悪くなるのは脳細胞どうしのチームワークが悪くなったせい。
- 多くの認知症患者は、新しいことを覚えられないだけで、昔のことはよく覚えている。
続きは『脳科学者でもの忘れ外来医師が教える 認知症はけっこう良くなる』でお読みください。











